¿Qué son los corticoides tópicos?
Los corticoides, corticosteroides o glucocorticoides son sustancias con un elevado poder antiinflamatorio, que aplicadas tópicamente constituyen una pieza fundamental en el tratamiento de múltiples enfermedades de la piel.
Efectos de los corticoides tópicos
- Antiinflamatorio: el efecto más importante de estos fármacos, obtenido a través de múltiples vías (disminuye las moléculas inflamatorias, incrementa las antiinflamatorias…).
- Vasoconstrictor local: cierra los capilares sanguíneos que se encuentran dilatados en el contexto de un proceso inflamatorio; al hacerlo, elimina parcialmente el eritema y el aumento de temperatura provocado por la mayor presencia de sangre en la zona.
- Inmunomodulador e inmuno-supresor: Además de disminuir las moléculas inflamatorias, los corti-coides tópicos también modulan larespuesta inmune a diferentes niveles, en un sentido que favorece una respuesta menos inflamatoria.
- Antiproliferativo: Producen una disminución de la mitosis de las células inflamatorias.
- Apoptótico y anti-apoptótico: Los corticoides pueden inducir la desaparición de las células involucradas en la respuesta inflamatoria pero, por otra parte, también pueden aumentar la supervivencia ce-l u lar.
- Antipruriginoso: Disminuyen claramente el prurito y el eczema.
Tipos de corticoides
Los corticoides se clasifican fundamentalmente por su potencia. La potencia depende no sólo de la molécula, sino también del vehículo en la que viene formulada: así, por lo general, las formulaciones más grasas (como las pomadas) son más potentes que las más fluidas (como las cremas y lociones). Existen, no obstante, vehículos optimizados, que representan excepciones a esta regla.
Corticoides de potencia muy alta (Clase I europea / IV alemana / I estadounidense)
- Dipropionato de betametasona 0,05%: gel (vehículo optimizado), pomada (vehículo optimizado)
- Propionato de clobetasol 0,05%: crema, espuma, gel , loción, pomada, champú, spray
- Diflorasona diacetato 0,05%: pomada (vehículo optimizado)
- Valerato de diflucortolona 0,3%: crema, pomada
- Fluocinónido 0,1%: crema
- Acetónido de fluocinonolona 0,2%: crema, pomada
- Halcinónido 0,1%: crema, pomada, solución
- Propionato de halobetasol 0,05%: crema, pomada
Corticoides de potencia alta (Clase II europea / III alemana / II-III estadounidense)
- Aminóacnido 0,1%: crema, pomada
- Dipropionato de beclometasona 0,025%: pomada
- Benzoato de betametasona 0,025%: gel
- Dipropionato de betametasona 0,05%: crema (vehículo optimizado), gel, loción
- vehículo optimizado), pomada
- Valerato de betametasona 0,1% y 0,05%: pomada
- Budesonida 0,25%: crema, loción, pomada
- Desónido 0,05%*: crema, espuma, gel, loción, pomada
- Desoximetasona 0,25%: crema, pomada
- Diacetato de diflorasona 0,05%: crema (vehículo optimizado), pomada
- Acetónido de fluclorolona 0,025%: pomada
- Acetónido de fluclorolona 0,2%: crema
- Acetónido de fluocinolona 0,25% y 0,2%*: crema, pomada
- Fluocinónido 0,05%: crema, gel, pomada, solución
- Flurandrenolona 0,05%*: crema, pomada
- Propionato de fluticasona 0,05%*: crema, loción
- Propionato de fluticasona 0,005%: pomada
- Halcinónido 0,01%: crema, pomada, solución
- Aceponato de metilprednisolona 0,1%: crema, emulsión, pomada
- Furoato de mometasona 0,1%: pomada
- Prednicarbato 0,25%: crema, pomada, solución
- Acetónido de triamcinolona 0,5% y 0,1%: pomada
Corticoides de potencia moderada (Clase III europea / II alemana / IV-V estadounidense)
- Dipropionato de alclometasona 0,05%*: crema, pomada
- Dipropionato de beclometasona 0,025%: loción
- Salicilato de beclometasona 0,025%: crema, loción
- Benzoato de betametasona 0,025%: crema, pomada
- Dipropionato de betametasona 0,05%: loción
- Valerato de betametasona 0,1% y 0,05%: crema, espuma, loción
- Valerato de betametasona 0,025%: pomada
- Butirato de clobetasona 0,05%: crema, pomada
- Desoximetasona 0,05%: crema, pomada
- Acetónido de fluocinolona 0,1%* y 0,00625%*: crema, pomada, solución
- Butilfluocortina 0,75%: crema, pomada
- Pivalato de flumetasona 0,2%: crema, pomada
- Flurandrenolona 0,0125%: crema, loción
- Halometasona 0,05%: crema
- Aceponato de hidrocortisona 0,127%: crema, pomada
- Butirato de hidrocortisona 0,1%: crema, loción, pomada
- Valerato de hidrocortisona 0,2%: crema, pomada
- Furoato de mometasona 0,1%: crema, loción
- Prednicarbato 0,1%: crema, pomada
- Acetónido de triamcinolona 0,2%: spray
- Acetónido de triamcinolona 0,1% y 0,04%: crema, pomada
Corticoides de potencia baja (Clase IV europea / I alemana / VI-VII estadounidense)
- Dexametasona 0,2% y 0,1%: crema, gel, loción, pomada
- Acetónido de fluocinolona 0,0025%: crema, espuma, solución
- Acetato de hidrocortisona/Hidrocortisona 1,0% y 0,5%: crema
- Acetato de metilprednisolona 0,25%: crema, pomada
- Acetónido de triamcinolona 0,025%: crema, loción
Pauta de tratamiento con corticoides
No existen pautas de tratamiento estándar, por lo que el facultativo las individualiza según cada paciente. La pauta ideal incluiría un corticoide de suficiente potencia para controlar el proceso minimizando los efectos secundarios, en una formulación y excipiente que sea adecuado a la zona a tratar, a la edad del paciente y a sus antecedentes personales. Duración
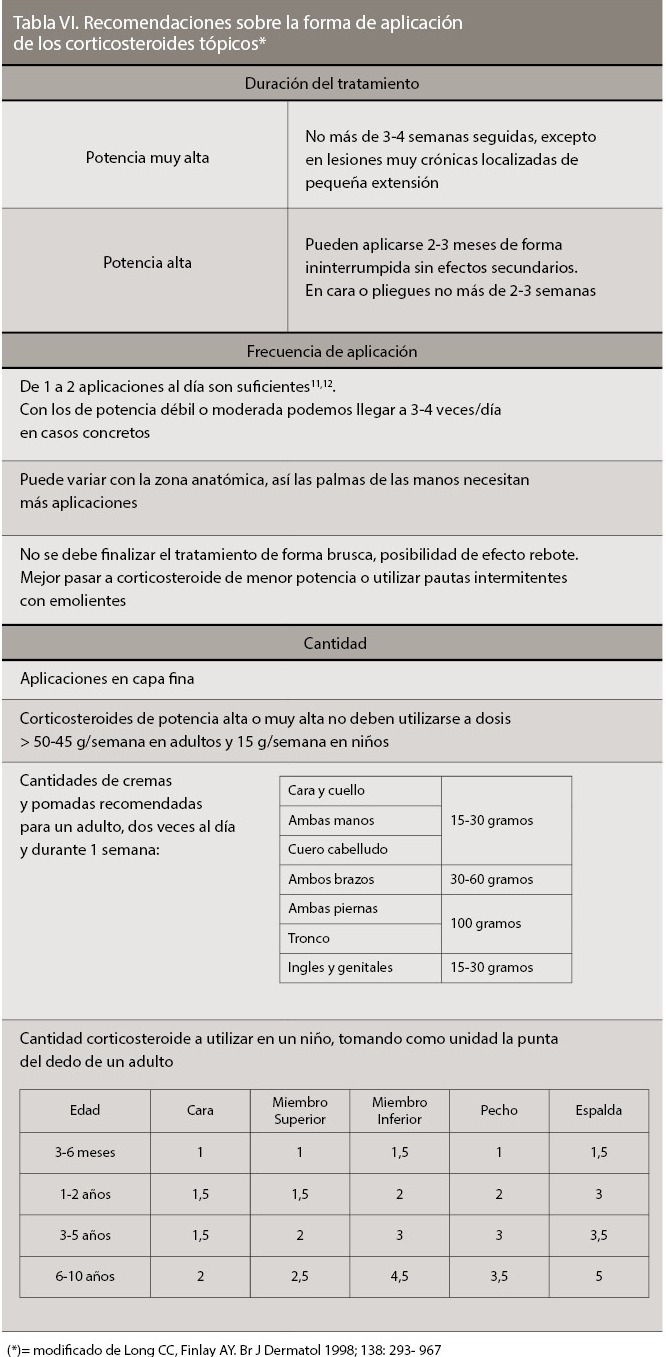
En líneas generales, los corticoi-des tópicos nunca deberían mantenerse más allá de las 4 semanas. En las pautas con corticoides potentes/muy potentes como fármaco exclusivo, no se aconseja que se superen las 2 semanas de tratamiento.
Número de aplicaciones
a) Fase aguda. 1 ó 2 aplicaciones al día son suficientes para la mayor parte de preparados disponibles. Aplicar los corticoides tópicos más veces al día se ha comprobado que no tiene beneficio terapéutico, pero puede aumentar los efectos adversos. Por otro lado, sabiendo que el estrato córneo actúa como un re-servorio de los corticoides tópicos, se pueden plantear tratamientos a días alternos o cada 3-4 días.
b) Tratamientos de mantenimiento en dermatosis crónicas. Una vez la dermatosis está bajo control, el médico puede indicar pautas de fin de semana (aplicación solo los sábados y domingos), con uso entre semana de cremas emolientes o fármacos ahorradores de corticoides (como los inhibidores de la calci-neurina tacrólimus y pimecrólimus), lo cual resulta óptimo en cuanto a eficacia, seguridad y facilidad de cumplimiento.
En cada aplicación
Será individualizada según el paciente. La forma más práctica de expresar la cantidad habitualmente necesaria de crema o pomada para tratar una zona específica del cuerpo es el empleo de las “unidades de punta de dedo” (fingertip units – FTU). Una FTU se define como la cantidad de crema o pomada que puede aplicarse al apretar un tubo con una abertura de 5 mm. en la zona comprendida entre la última articulación y la punta del dedo de una persona adulta (con los envases habituales, equivale a unos 0,5 gramos). La cantidad de crema o pomada necesaria en adultos y niños para cada zona del cuerpo, expresada en FTU, se encuentra especificada en las Tablas 1 y 2.
Tabla 1. Adultos
| Zona a tratar (Adultos) |
FTU/aplicación | |
| Cara y cuello |
2,5 | (1,25 g) |
| Tronco (anterior o posterior) |
7 | (3,5 g) |
| Un brazo |
3 | (1,5 g) |
| Una mano (palma o dorso) |
0,5 | (0,25 g) |
| Una pierna |
6 |
(3 g) |
| Un pie |
2 (1 g) |
Cantidad de preparado necesaria por aplicación, expresada en número de “unidades de punta de dedo” o FTU. (Modificado a partir de Long et al, Clin Exp Dermatol 1991)
Tabla 2. Niños
| Zona a tratar (Niños) | Bebés 3-6 meses FTU/aplicación |
1-2 años |
3-5 años |
6-10 años | ||||
| Cara y cuello |
1 | (0,5 g) |
11/2 | (0,75 g) |
11/2 | (0,75 g) |
2 | (1,0 g) |
| Tronco (parte anterior) |
1 | (0,5 g) |
2 | (1,0 g) |
3 | (1,5 g) |
31/2 | (1,75 g) |
| Tronco
(parte posterior, incluyendo nalgas) |
11/2 | (0,75 g) |
3 | (1,5 g) |
31/2 | (1,75 g) |
5 | (2,5 g) |
| Un brazo y mano |
1 | (0,5 g) |
11/2 | (0,75 g) |
2 | (1,0 g) |
21/2 | (1,25 g) |
| Una pierna y pie |
11/2 | (0,75 g) |
2 | (1,0 g) |
3 | (1,5 g) |
41/2 | (2,25 g) |
Contraindicaciones de los corticoides tópicos
Los corticoides tópicos están contraindicados en:
- Infecciones activas bacterianas, fúngicas o víricas, en las que no se ha aplicado un tratamiento antimicrobiano específico. Algunas dermatosis con sobre-infección. Aunque algunos casos pueden beneficiarse del tratamiento con corticoides tópicos por diferentes motivos (entre ellos, la disminución de la respuesta inflamatoria).
- Tratamientos a largo plazo de áreas extensas de la piel empleando corticoides como el único agente tópico para el tratamiento.
- Antecedentes personales de aler-gia a una molécula o al excipiente contenido en un preparado concreto.
Precauciones con el uso de corticoides tópicos
- Está completamente desaconsejada la automedicación con corticoides tópicos: es necesaria una evaluación profesional para determinar la causa de la lesión en la piel y el tratamiento específico para ella. Salvo prescripción médica, no deberían administrarse picos en áreas extensas de la piel, ni superar los 45 gramos semanales de medicamento, ni aplicar vendajes oclusivos o coberturas sobre la zona a tratar. Se desaconseja asimismo la utilización de corticoides tópicos sobre la piel dañada (úlceras, heridas, etc). Y, dado que pueden aumentar el afinamiento de la piel, deben emplearse con especial precaución en aquellos pacientes con importante atrofia o adelgazamiento de la piel.
- Ha de evitarse el contacto con las mucosas, los ojos y la zona perio-cular, y tener especial cuidado en la aplicación en pliegues y en la cara.
- No se recomienda aplicar cosméticos o productos de otro tipo para la piel en el área que esté siendo tratada con corticoides tópicos.
- Es aconsejable lavarse bien las manos tras su aplicación.
- Es preciso aclararse los ojos con abundante agua si entraran accidentalmente en contacto con los corticoides tópicos
Acerca de la seguridad con el uso de los corticoides tópicos
- Uso en niños y ancianos: Al tener una piel con más capacidad de absorción, existe mayor posibilidad de efectos adversos sistémicos. Por ello, es importante dejar claras las pautas al paciente. Aunque en el pasado podían existir dudas en niños con dermatitis atópica que requieren una administración prolongada de corticoides tópicos, en la actualidad -si se siguen pautas adecuadas y bien entendidas- no parece existir mayor riesgo de atrofia cutánea.
- Uso en embarazadas: Estudios re-cientes confirman plenamente que, empleados en las pautas habituales y sin alcanzar dosis excesivas, los corticoides tópicos son muy seguros. No obstante, es aconsejable el uso de los de menor potencia cuando se trate de pautas de larga duración: se han documentado casos de recién nacidos con bajo peso, relacionados con la aplicación a lo largo del embarazo de más de 300 g de corticoides potentes o muy potentes.
- Uso en mujeres dando lactancia natural: No hay ninguna evidencia que contraindique el uso de corticoides tópicos mientras se está dando lactancia natural.

Efectos secundarios
Empleados adecuadamente, con tratamiento pautado y supervisado por un médico (con una pauta de administración en la que se especifiquen y entiendan la cantidad de producto, dónde aplicarlo y durante cuánto tiempo), los corticoides tópicos tienen un buen perfil de seguridad.
No obstante, pueden dar lugar a efectos secundarios que estarán directamente relacionados con:
a) el tiempo durante el que se usen.
b) la extensión de piel sobre la que se apliquen.
c) la potencia del producto.Así, la automedicación o el uso de corticoides tópicos durante mucho tiempo (en general, más de las 4 semanas que suelen durar las pautas habituales), en oclusión, o en superficies extensas, puede tener más riesgo de producir efectos adversos que si se efectúa un tratamiento de duración ajustada y en un área concreta de la piel.
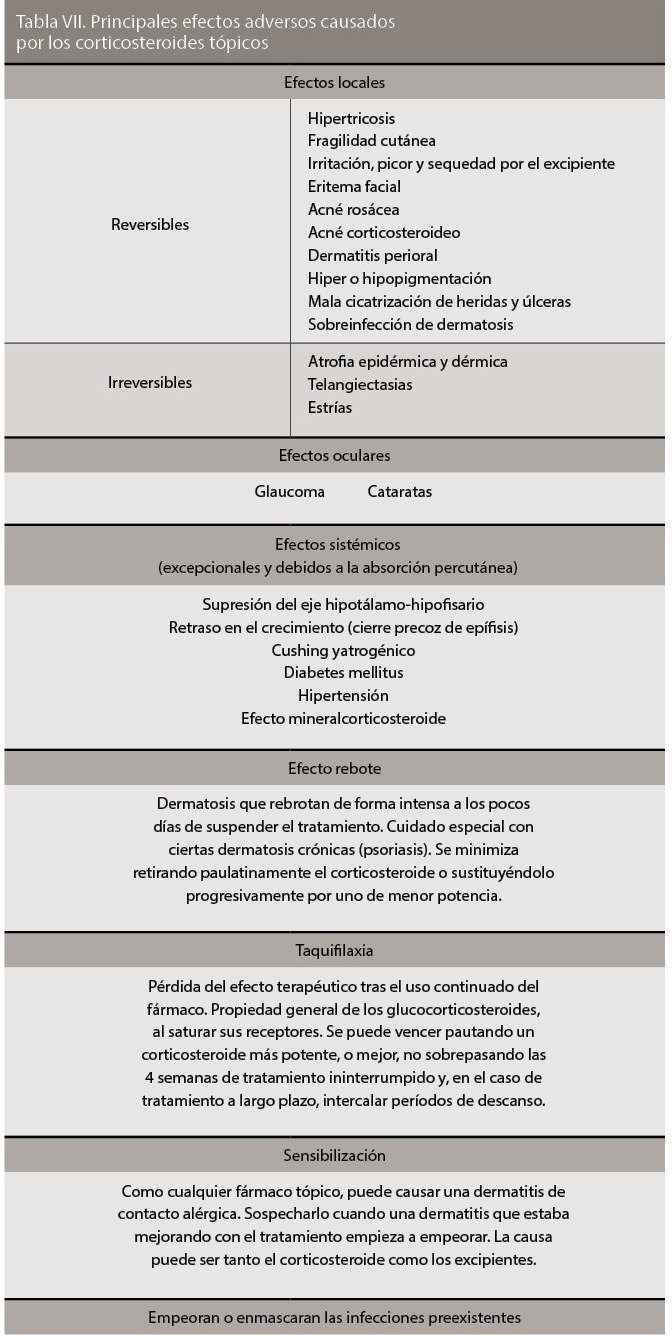
Los efectos adversos más frecuentes son:
- Taquifilaxia. Pérdida progresiva de la eficacia del tratamiento.
- Atrofia de la piel (alteración de la integridad y elasticidad cutáneas, con dificultad para la cicatrización). Este efecto secundario se considera reversible en gran parte de los casos.
- Aparente envejecimiento cutáneo, ulceraciones, púrpura, cicatrices, estrías cutáneas. Secundarios a un mal uso, uso crónico o abuso de corticoides. Relacionados con la posibilidad de atrofia.
- Acné, telangiectasis, rosácea y dermatitis perioral. Aunque los corticoides tópicos pueden mejorar inicialmente el acné, las telangiecta-sias, la rosácea o la dermatitis pe-rioral, se sabe que un uso erróneo puede agravar estos trastornos.
- Hipertricosis (crecimiento de vello). Infrecuente con los corticoides tópicos, puede persistir durante meses a pesar de cesar su aplicación.
- Infecciones de la piel o de las mucosas. Pueden ser favorecidas en determinados casos, especialmente con el uso de corticoides tópicos en procesos en los que no deberían emplearse. El cuadro característico es la llamada tinea incognito, que en ocasiones puede ser confundida con un eczema.
- Dermatitis de contacto. Habría que sospecharla en casos de dermatitis (o eczema) recurrente o persistente en la cara, manos o piernas, en pacientes de edades avanzadas con signos de uso crónico o excesivo de corticoides tópicos, o en personas con exposición repetida por motivo profesional (por ejemplo, enfermeras o farmacéuticos), que no responden al tratamiento a pesar de seguir una pauta aparentemente adecuada. Si se sospecha, el estudio de estas dermatitis de contacto tiene una serie de particularidades que han de ser tenidas en cuenta por el médico:
- Que las pruebas epicutáneas pre-cisarán una lectura retardada (a los 7 días).
- Que existen 3 grupos de molécu-las que pueden dar alergia a nivel tópico o sistémico (lo que implica que, si un paciente desarrolla una alergia a un determinado corticoide, puede presentar alergia cutánea o sistémica tras la aplicación o toma de ese corticoide o de los otros que están dentro de su grupo). Siguiendo la clasificación de Baeck de 2011, se distinguen tres grupos que engloban diferentes moléculas:
- Grupo 1: Hidrocortisona, cortiso-na, prednisona, prednisolona, metil-prednisolona, pivalato de tixocortol, aceponato de hidrocortisona, buti-rato de hidrocortisona, aceponato de metilprednisolona, prednicarba-to, budeson ida.
- Grupo 2: Acetónido de triamci-nolona, acetónido de fluocinolona, amcinónido, desónido, fluocinónido, halcinónido.
- Grupo 3: Betametasona, dexame-tasona, desoximetasona, fluocorto-lona, halometasona, propionato de clobetasol, butirato de clobetasona, dipropionato de beclometasona, di-propionato de betametasona, vale-rato de betametasona.
- Efectos secundarios a nivel sis-témico. Aunque en condiciones de uso habitual no es frecuente (sólo el 1% de los corticoides aplicados sobre la piel puede llegar a absorberse a nivel sistémico) existen potenciales efectos adversos similares (aunque por lo general en mucha menor medida) a los que tienen los corticoides administrados por vía sistémica.
Interacciones con otros medicamentos
En condiciones de uso habituales, son extremadamente raras las interacciones de los corticoides tópicos con otros medicamentos tópicos o sistémicos. No obstante, existe la posibilidad de alergias de contacto previas a excipientes. Asimismo, hay que tener en cuenta la posibilidad de reacciones cruzadas con corticoides pertenecientes al mismo grupo, cuando se valore administrar moléculas alternativas a aquellos pacientes que las precisen por presentar alergia local o sistémica a determinados corticoides.
Indicaciones
Los corticosteroides se utilizan en el tratamiento de procesos inflamatorios de la piel que no estén producidos por infecciones. No son fármacos curativos, su acción es solamente sintomática; por lo que al suspender el tratamiento puede producirse una reacción de rebote que exacerbe la lesión. Su indicación es el alivio sintomático y la eliminación de los signos cuando otras medidas, virtualmente menos agresivas, no son eficaces. En la tabla V aparecen recomendaciones del corticosteroide a elegir en las patologías más frecuentes en Atención Primaria.
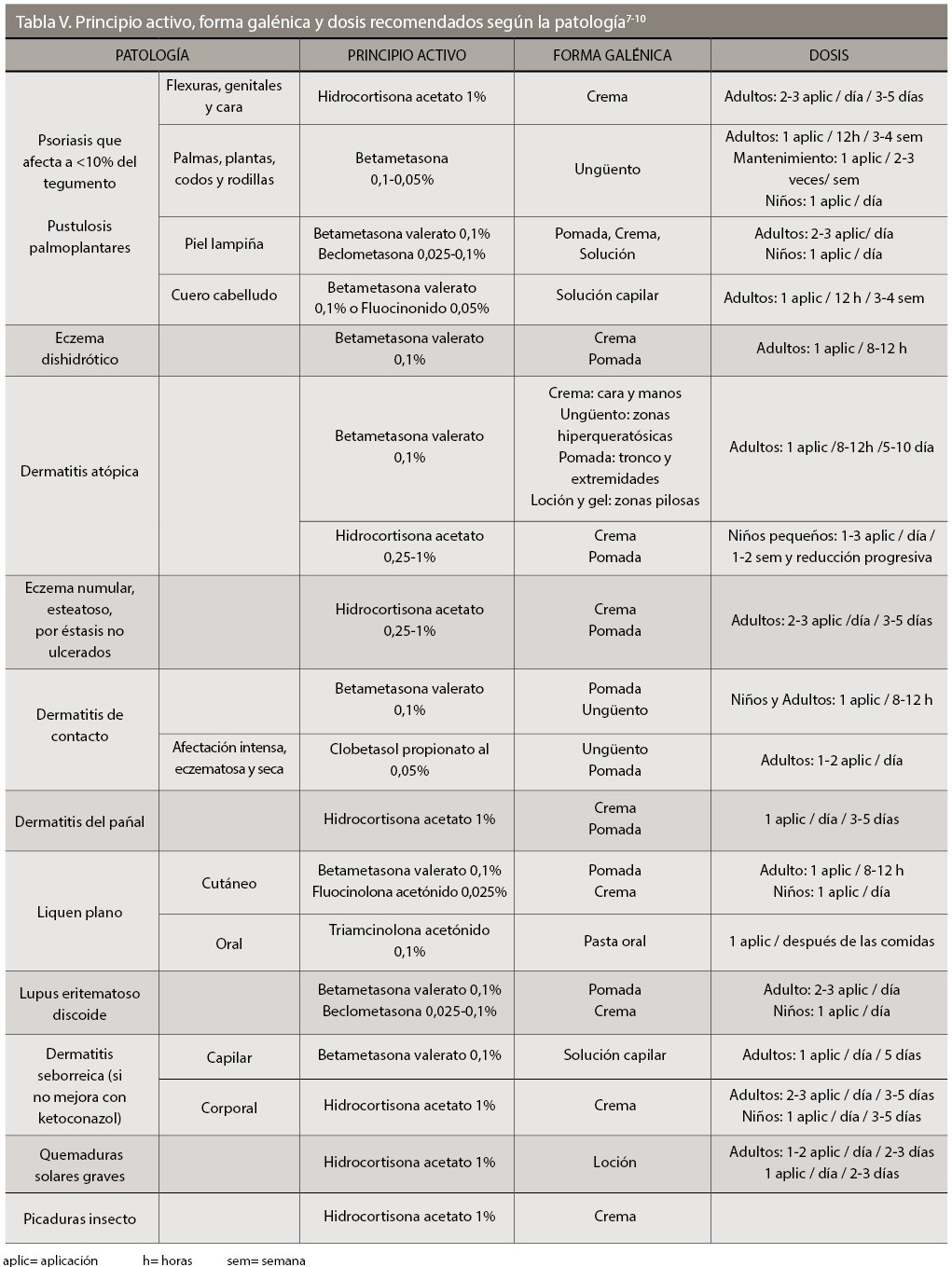
Los corticosteroides no son eficaces en el tratamiento de: urticaria aguda o crónica, mastocitosis cutánea, acné vulgar, rosácea, dermatitis periorificial, queratosis pilar, psoriasis ungueal, ictiosis. Pueden empeorar las lesiones ulceradas o infectadas. En el caso del prurito sólo son beneficiosos si la causa del picor es la inflamación.
La asociación de corticosteroide con antibiótico está indicada en el tratamiento de los eczemas impetiginizados y la asociación con antifúngico se puede usar al inicio del tratamiento de tiñas muy inflamatorias. Excepto en estos casos, no es recomendable el uso de asociaciones.
Efectos adversos
Los efectos adversos dependen directamente de la potencia del corticosteroide, así como del área del cuerpo tratada, de la extensión de la dermatosis y de la duración del tratamiento (Tabla VII).
Son especialmente susceptibles a los efectos secundarios los niños, sobre todo los pequeños, y los ancianos, por lo que se recomienda la utilización de corticosteroides de baja potencia. Los corticosteroides más potentes deben evitarse en pediatría y están contraindicados en niños menores de 1 año10,11. Si su utilización es indispensable se hará durante cortos periodos de tiempo. Cuidado con los pañales de plástico pues pueden actuar como vendaje oclusivo.
La dermatitis alérgica de contacto a los corticosteroides se ha incrementado de forma importante en los últimos años, pudiendo alcanzar hasta el 13% de los pacientes tratados12. El corticosteroide más involucrado, probablemente por su frecuencia de uso, es la budesonida13. Suele ser una dermatosis de difícil diagnóstico, pues el propio efecto antiinflamatorio de los corticosteroides enmascara el cuadro. Lo que suele conducir a la prescripción de nuevos corticosteroides, frecuentemente de mayor potencia, cronificando la patología13.
Aunque las formulaciones en solución, gel o aerosol puedan parecer en un principio menos lesivas, al estar constituidas fundamentalmente por agua o alcohol, pueden producir sequedad de piel, irritación y quemazón con frecuencia.

Conclusiones
- Antes de iniciar un tratamiento con corticosteroides tópicos se debe descartar la presencia de infecciones o infestaciones en la zona a tratar.
- El riesgo y la intensidad de los efectos secundarios locales se incrementan en los pliegues, los tratamientos oclusivos, las áreas de piel fina (párpados, escroto…), los niños, los ancianos, las dermatosis con solución de continuidad y los tratamientos prolongados.
- Los corticosteroides de potencias media y alta no deben aplicarse más de 4 semanas seguidas. Los corticosteroides de potencia muy alta (clase IV) y las curas oclusivas deben usarse de manera muy restringida. Intentaremos reservar los corticosteroides de clase IV para dermatosis resistentes sin respuesta a corticosteroides de clase III, las dermatosis liquenificadas y para las localizadas en las palmas y las plantas.
- Los pacientes deben saber que el uso de corticosteroides tópicos no es inocuo, pueden producir efectos secundarios con cierta frecuencia. Como consecuencia deben emplearse siempre bajo supervisión médica y durante el menor tiempo posible. Al mejorar la dermatosis, es conveniente sustituir el corticosteroide por otro de menor potencia, especialmente si se han utilizado corticosteroides de potencia alta o muy alta. En dermatosis crónicas, es recomendable intercalar períodos de descanso del corticosteroide para evitar los efectos secundarios y la taquifilaxia.
- Cuando una dermatosis en tratamiento con corticosteroides no mejore o empeore, debemos considerar varias posibilidades: diagnóstico incorrecto, el paciente no ha seguido el tratamiento, desarrollo de taquifilaxia, sobreinfección bacteriana o alergia de contacto al fármaco utilizado.
Bibliografía
1. Guerra A. El impacto de los nuevos corticosteroides tópicos en el tratamiento de la dermatitis tópica. Actas Dermosifiliogr 2001;92:483-488.
2. Fowler JF Jr, Fransway AF, Jackson JM, Rohowsky N. Hydrocortisone butyrate 0.1% cream in the treatment of chronic dermatitis. Cutis 2005 Feb;75(2):125-131.
3. Ribera M, Casanova JM. Actualización sobre corticoterapia tópica en dermatología. FMC 1998; 5(4):258-265.
4. García R, Escario E, Sánchez A. Uso racional de la medicación tópica en dermatología. Med Cutan Iber Am 2004; 32 (1): 39-44.
5. Azparren A. Corticosteroides tópicos. Boletín de Información Farmacoterapéutica de Navarra. Vol. 9 nº 2 julio 2001.
6. Miller JA, Munro DD. Topical corticosteroids: clinica pharmacology and therapeutic use. Drugs 1980; 19: 119-134.
7. Long CC, Finlay AY. A practical guide to topical therapy in children. Br J Dermatol 1998; 138(2): 293- 296.
8. Gilaberte Y, Coscojuela C y Sáenz de Santa María MC. Nuevos fármacos dermatológicos de utilidad en atención primaria. FMC 2000;7(3):195-201.
9. Guía terapéutica en Atención Primaria basada en la evidencia. 3ª ed. Barcelona: SEMFYC;2008. [Citado 25 Feb 2010]. Disponible en: http://www.guiaterapeutica.net.
10. Frequency of application of topical corticosteroids for atopic eczema.
NHS. NICE Technology Appraisal 81. 2007. [Citado 2 Feb 2010]. Disponible en: https://www.nice.org.uk/guidance/TA81.
11. Green C, Colquitt JL, Kirby J, Davidson P and E Payne. Clinical and cost-effectiveness of once-daily versus more frequent use of same potency topical corticosteroids for atopic eczema: a systematic review and economic evaluation. Health Technol Assess 2004 Nov;8(47):iii,iv, 1-120.
12. Corazza M, Mantovani L, Maranini C, Bacilieri S, Virgili A. Contact sensitization to corticosteroids: Increased risk in long term dermatoses. Eur J Dermatol 2000;10:533-535.
13. Gómez-Vázquez M, Fernández-Redondo V, Toribio J. Dermatitis alérgica de contacto a tratamientos médicos tópicos. Actas Dermosifiliogr 2003; 94(3):150-154.
Comparte esta entrada:
-
1 -
2 -
3 -
4 -
5




















